Napsala: MUDr. Marcela Peremská – dětská lékařka
Fyziologie
Bilirubin je odpadním produktem červeného krevního barviva. Vzniká rozpadem červených krvinek (především ve slezině), jako tzv. nekonjugovaný bilirubin. Nekonjugovaný bilirubin se naváže na albumin (krevní bílkovina) a je transportován krevním řečištěm do jater. V játrech se mění na tzv. přímý (konjugovaný) bilirubin, který je rozpustný ve vodě. Tento konjugovaný bilirubin odchází se žlučí do tenkého střeva. Část bilirubinu se v tlustém střevě opět vstřebá a vrací se znovu do jater, tzv. enterohepatální oběh. Ostatní bilirubin je vyloučen se stolicí.
Dítě v děloze potřebuje více červených krvinek než dítě po porodu, proto po porodu dochází k rozpadu nadbytečných červených krvinek. Z nich uvolněný bilirubin způsobuje tzv. novorozeneckou žloutenku. Novorozenecká žloutenka postihuje 50 % donošených a 80 % nedonošených novorozenců.
Novorozenecká žloutenka není infekční, nelze se jí nakazit, její původ je zcela jiný než u infekčních žloutenek (typ A, B, C…).
Patologie
Toxický je jen bilirubin volný, tj. část nekonjugovaného bilirubinu nenavázaného na albumin, protože může prostupovat hematoencefalickou bariérou do mozku. Bilirubin v mozku poškozuje tzv. mozková jádra a způsobuje tzv. jádrový ikterus.
Hodnoty bilirubinu, které poškození mozku způsobují, nejsou zcela jasné. Zdá se, že u jinak zdravého donošeného novorozence to jsou hodnoty cca nad 450 µmol/l. Zvýšený přestup však může být u nemocných novorozenců. Mezi výrazné rizikové faktory patří nedonošenost, asfyxie (dušení), hypoalbuminémie (nedostatek bílkoviny albuminu), infekce (zvláště meningitida – zánět mozkových blan).
Příznaky jádrového ikteru (poškození mozku) jsou hypotonie (slabý svalový tonus), poruchy sání, později tonické křeče, opistotonus (křečovité prohnutí celého těla do oblouku) a konečným stádiem jsou spastická diplegie (obrna dolních končetin), choreoatetóza (mimovolné náhlé a neovladatelné pohyby), poruchy sluchu, snížení inteligence.
Klinický projev
Novorozenecká žloutenka se projevuje žlutým zabarvením kůže, sliznic i očního bělma. Viditelné zažloutnutí kůže je při hodnotách nad cca 85 µmol/l.
- Fyziologická žloutenka novorozence
Nastupuje 2. – 3. den po porodu, pokles většinou koncem prvního týdne. Novorozenec může být spavější, méně se hlásit ke kojení (je vhodné na kojení dítě budit), stolice se zbarvuje bilirubinem do žlutozelena až zcela zelené barvy.
- Patologické novorozenecké žloutenky
Nastupuje již v prvním dnu po porodu, stoupá rychleji než 85 µmol/l za den, konjugovaný bilirubin je vyšší než 34 µmol/l nebo je nad 10 % celkového bilirubinu. Bývají přítomny i další odchylky zdravotního stavu.
Vyšetření
Hladina bilirubinu (celkového a konjugovaného) se zjišťuje vyšetřením krve. Krev se může vyšetřit kapilární (z patičky) i žilní (odběr ze žíly: hlava, loketní jamka či hřbet dlaně).
K orientačnímu měření se pak používá transkutánní bilirubinometr. Tento přístroj měří dotykem zabarvení kůže bilirubinem. Toto vyšetření může provést i PLDD, je hrazeno od roku 2019 zdravotní pojišťovnou (kód zdravotního výkonu 02245).
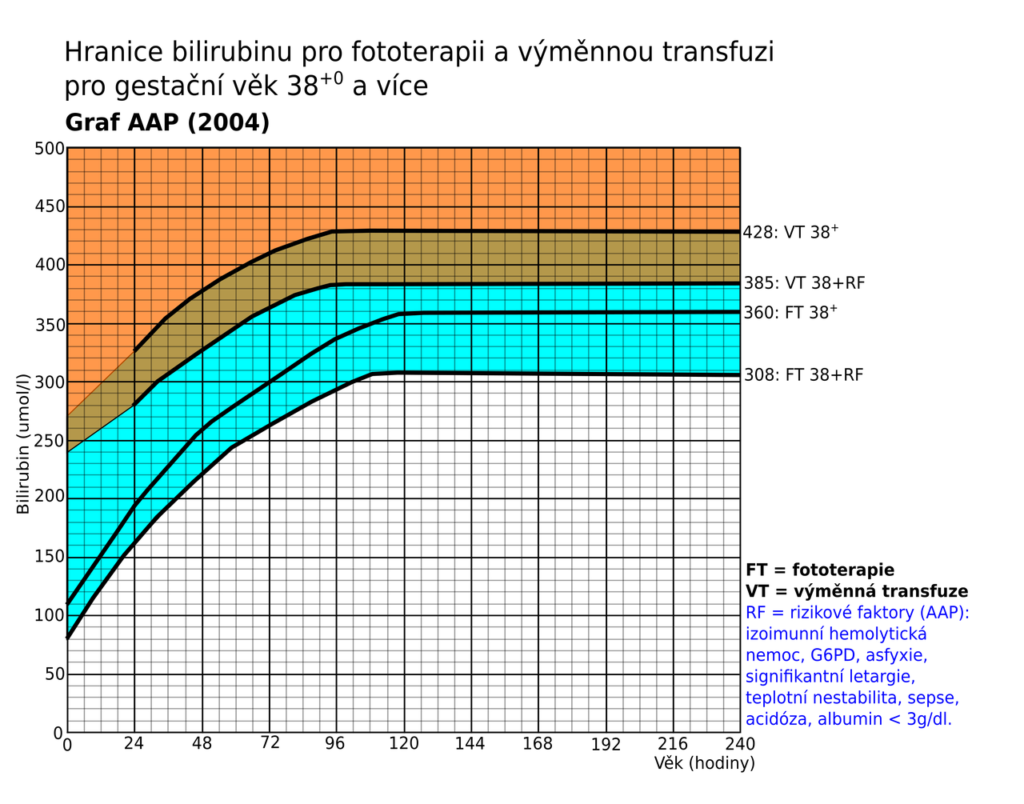
Terapie
Terapie se má řídit tzv. Hodrovo-Poláčkovo grafem. Kdy se dává do korelace věk novorozence v hodinách a hladina celkového bilirubinu. V grafu jsou pak vyznačena jednotlivá pásma, která určují léčbu (sledování, fototerapie, výměnná transfúze). Pásma se liší dále dle gestačního věku či v případě Rh inkompatibility.
Fototerapie mění bilirubin na jeho rozpustnou formu pomocí světla (vlnové délky 460 nm – modré světlo), která se snáz vyloučí stolicí i močí. Zdroje tohoto světla mohou být umístěny na výhřevném lůžku, na samostatné lampě, která se dá nad postýlku (inkubátor), tzv. bilibed (malé postýlky, jejich dno svítí), tzv. Biliblanket (deka, v které je zdroj světla – optické kabely).
Některé výbojky jsou zdrojem velkého tepelného záření a hrozí přehřátí dítěte. I proto většina zdravotnických zařízení postupně přechází na zdroje studeného světla (většinou LED technologie).
Naopak děti s nízkou porodní hmotností mohou být na otevřeném lůžku se zdrojem studeného světla ohroženi hypotermií (snížená tělesná teplota). Dítě při fototerapii je také ohroženo vyššími ztrátami tekutin, a pokud nemá dostatečný příjem tekutin, může dojít k dehydrataci. Dochází ke změně charakteru stolic, které jsou tmavé, častější a řidší, čímž se dále zvyšují ztráty vody. Rovněž moč je tmavší. U některých dětí se může objevit v souvislosti s fototerapií výraznější toxoalergický exantém, který po ukončení fototerapie mizí. Pokud světlo svítí i na obličej novorozence, je nutná důsledná ochrana očí. Musí být zajištěna proti posunutí směrem k nosu, aby nedošlo k jeho ucpání (novorozenec dýchá nosem!).
Kojení a kontakt s matkou
Podceňovaným rizikem je narušení kontaktu matka – dítě, který spolu s obavami o zdraví dítěte vede k poklesu laktace. Přitom samotné kojení má také projímavý efekt a vede k lepšímu vylučování bilirubinu stolicí. Zvláště dnes při mnoha možnostech (variantách) fototerapie by měla probíhat formou rooming-in, s kojením dle potřeb dítěte (vzhledem k jeho spavosti je vhodné dítě na kojení i budit).
Po ukončení fototerapie se může žloutenka znovu objevit, zvláště u dětí nezralých či v případě hemolytické choroby.
Dříve se jako podpůrné prostředky používaly i další možnosti, ty se dnes používají spíše u patologických žloutenek nebo u nedonošených dětí, kdy samotná fototerapie nestačí. Např. živočišné uhlí (snižuje vstřebávání bilirubinu ze střeva), fenobarbital (u patologické žloutenky způsobené nemocí Crigler-Najjar). Podávání imunoglobulinů u dětí s hemolytickou nemocí (např. u Rh inkompatibility).
